Varför högt kolesterol dödar folk i förtid
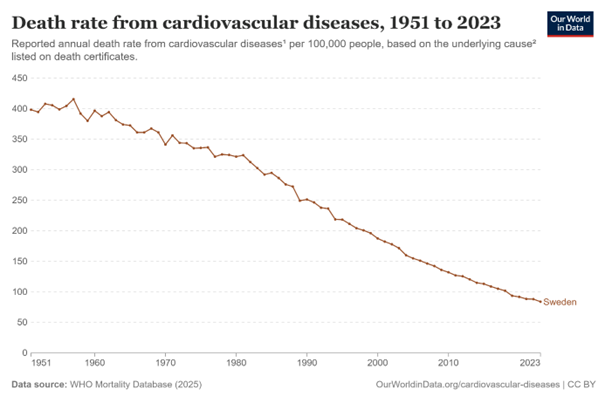
En av de största revolutionerna som skett inom medicinen de senaste decennier är en stor minskning i antalet människor som får hjärt- och kärlsjukdom och en ännu större minskning i hur många som dör från hjärt- och kärlsjukdom.
Det finns flera orsaker till den här fantastiska trenden. Vi är till exempel bättre på att hantera akuta hjärtinfarkter. Möjligheten att ringa 90 000 (numer 112) introducerades succesivt över landet med början på mitten av 50-talet. Hjärt- och lungmaskinerna kom även de på 50-talet. Pacemakern började användas på 60-talet. Sen kom blodtrycksänkande mediciner.
Hjärt och lungräddning i en form som kan sägas likna den idag började man med på 1960-talet och det fick ännu mer fart på 80-talet. Bypass-operationer startade på 70-talet. På 80-talet kom ballongvidgningen och det uppfanns också saker likt stent (av en svensk) som förlängt livet för människor.
Förutom medicinska framstag så finns det också tydliga förbättringar i hur vi människor lever våra liv. Rökningen hade sin peak på 60-70 talet här i Sverige och har sedan dess minskat kraftigt (1). En hälsovinst inte bara för hjärtsjukdom utan för folkhälsan totalt sett, rökning är verkligen uselt för hälsan.
En annan stor faktor är en kunskap kring den starkaste riskfaktorn för hjärtsjukdom, högt kolesterol, mer specifikt högt LDL kolesterol. LDL är den drivande orsaken bakom det som kallas för arteroskleros, eller åderförfettning. Trots att det finns extremt bra evidens för att det är en stor viktig orsaksfaktor och trots att vi idag har effektiva mediciner som bevisat att sänkning av det minskar sjukdom så finns det en del människor som ifrågasätter om det ens bidrar till sjukdom.
Det här gör en hel del människor osäkra kring om de ska ändra sin livsstil eller ta den där medicinen som deras läkare tycker de ska ta. Det tycker jag inte är bra. Så därför kommer jag nu i en längre artikel förklara hur forskningen gick över nästan 100 år fram tills idag. Hur det kan vara så att man idag är säker på att högt LDL* är en betydande riskfaktor för åderförfettning. Efter att du har läst klart den här artikeln så kommer du att känna dig säker på att LDL är viktigt att hålla lågt i fall du vill minimera risken att du få åderförfettning.
Kaniner som fick åderförfettning av kött på 1910-talet
Kring övergången mellan 1800 och 1900 talet försökte forskare återskapa åderförfettning hos djur. Man försökte sig på flera olika metoder, allt ifrån att injicera hormoner likt adrenalin, tillföra fysiska skador på djurs blodkärl och injicera bakterier. Djuren fick skador och mådde inte bra men det var inte åderförfettning.
1908 publicerade dock en rysk vid namn Anitschkow en studie där han hade lyckats ge kaniner åderförfettning som hos människor. Hans trick var att han hade gett dem mjölk, kött och ägg. Några år senare, 1913, publicerade andra ryssar med en man vid namn Anitschkow i spetsen en studie där de visat att det var kolesterolet som var orsaken till kaninernas åderförfettning (2).
Anitschkow fortsatte att jobba med djurmodellen över flera år och visade också att åderförfettningen inte uppkom jämnt fördelat i blodkärlen. Istället var skadorna koncentrerade kring delar av kärlen med skifte i blodtryck, till exempel när artärerna delade på sig.
Han visade också att effekten var beroende av dos och tid. Ju mer de höjde kaninernas kolesterol i blodet desto snabbare utvecklades sjukdomen. Och ju längre tid det gick med förhöjda kolesterolvärden desto värre blev sjukdomen.
Tyvärr ignorerades den här forskningen länge av det mesta av forskarvärlden. Det finns en del rimliga och en del mindre rimliga orsaker till det som du kan läsa vidare om via den här referensen (2). Så studierna från början av 1900-talet från Ryssland fick inte något större genomslag tyvärr. Först på 30-talet började man återfå fokus på kolesterol och sen på 50-talet började det komma studier som visade att även vad vi människor äter kan påverka kolesterolnivåerna hos oss.
Över åren kom också många andra djurmodeller för åderförfettning. Det återkommande mönstret blev att om man bara lyckades höja kolesterolet i blodet hos djuren så fick de också åderförfettning och så småningom hjärt- och kärlsjukdom. Det här är idag visat hos minst 17 olika djurarter.
1970 var det även en forskargrupp som visade att om de gav en högfettkost med gott om kolesterol till rhesusapor så utvecklade de åderförfettning som man sedan kunde sätta i remission genom att byta tillbaka aporna till deras normala kost (9).
Familjer med oehört högt kolesterol där många dog unga
En annan tidig ledtråd för att högt kolesterol orsakade hjärtsjukdom var familjer där många dog väldigt unga av hjärtsjukdom. Idag vet vi att det här berodde på något som heter familjär hyperkolesterolemi, i princip högt kolesterol inom familjen. De med dubbla uppsättningar av fel gener här kunde dö av hjärtsjukdom innan de var vuxna och de flesta dog innan de var 30. De som hade den mildare varianten fick hjärtsjukdom unga och hälften av männen hade fått en hjärtinfarkt innan 50 års ålder (17).
1933 ses som lite av en milstolpe kring den här sjukdomen då en norrman vid namn Carl Müller publicerade en form av översiktsartikel kring den här sjukdomen där han visade att ett vanligt symptom, xantom, hängde ihop med högt blodkolesterol och ökad risk för åderförfettning och hjärtsjukdom (3).
Det har spekulerats i att Mona Lisa hade familjär hyperkolesterolemi då hon verkar ha ett typiskt tidigt symptom för högt kolesterol vilket är fettinlagringar under huden som kallas för xantom.
Den här sammanställningen av kunskapen fram till dess övertygade de flesta om att hos denna grupp med sin speciella genetiska uppsättning så var högt kolesterol en del av sjukdomen. Men gäller det andra människor? Med start efter andra världskriget så började två olika spår av forskningen titta på den frågan.
Observationsstudier visar på samband mellan kolesterolnivåer och åderförfettning hos människor – 1950-1980
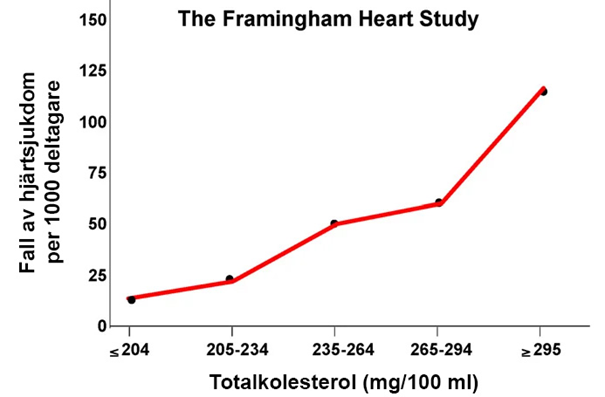
1948 startades en studie i USA som döptes efter platsen där den genomfördes, Framinghamn heart study. Det här var en så kallad observationsstudie där man tog en massa tester vid upprepande tillfällen på samma människor för att se om det var någon markör som verkade öka risken för sjukdom. En sak man testade för i den här studien var kolesterol.
Framinghamnstudien är en så kallad prospektiv studie vilket innebär att man först gör testerna och sen följer människor framåt i tiden. Det tar lite tid för människor att bli sjuka så de första resultaten från Framinghamn som visade på ett samband mellan högt kolesterol och åderförfettning och hjärtsjukdom kom först i slutet av 50-talet.
Sambandet mellan totala kolesterolnivåer och hjärtsjukdom i Framinghamstudien
Under början av 50-talet utfördes också en del så kallade tvärsnittsstudier där man fann att på platser där människor hade högre kolesterol så var hjärtsjukdom också vanligare. Tvärssnittstudier är dock notoriskt svåra att tolka så även om dessa studier gav stöd till hypotesen att kolesterol orsakar åderförfettning och hjärtsjukdom så var de inte övertygande för särskilt många.
Det som drev frågan framåt mest på 60-talet var främst resultatet från Framinghamnstudien men drygt 10 år senare kom ytterligare en studie, Seven Countries Study, som även den var prospektiv och visade på ett tydligt samband mellan kolesterol i blodet och hjärtsjukdom. De flesta var här övertygade om att det fanns en korrelation.
1966 publicerades även resultaten från en randomiserad kontrollerad studie som fått namnet The Oslo Diet-Heart Study (4). Målet med studien var att ta människor med hjärtsjukdom och ge dem en diet som var designad för att sänka kolesterolet och vara hälsosam i stort. Sedan 50-talet hade det publicerats många randomiserade och kontrollerade studier där människor varit inlåsta och fått äta exakt det som forskarna gav dem så man hade redan vid 60-talets början en bra koll på vad som skulle fungera där.
Resultatet blev att deltagarnas kolesterol sjönk i interventionsgruppen och de drabbades även av färre hjärtinfarker. I kontrollgruppen fick 26 procent en ny hjärtinfarkt medan det i kontrollgruppen endast var 16 procent som fick en hjärtinfarkt. Studien var med andra ord en stor framgång. Men man hade ändrat på många saker samtidigt i kosten och många tvivlade fortfarande på vilket bidrag lägre kolesterol hade till effekten.
Det fanns många andra interventionsstudier som också publicerades vid den här tiden men de hade alla olika typer av problem. Ibland var kontrollgruppen annan än de som fick interventionen, ibland var följsamheten usel, ibland var uppföljningstiden för kort, ibland var antalet deltagare lågt och så vidare (5, 13). Det var helt enkelt inte särskilt övertygande studier för sig själva. Och problemet med att dietstudier per automatik innebär att man ändrar på mer än kolesterolnivåerna kvarstod. Studierna var inget direkt test av hypotesen att högt kolesterol i blodet orsakar åderförfettning.
Hur orsakar kolesterol hjärtsjukdom – mekanismerna börjar visa sig
Samtidigt som observationsstudierna på människor började visa att det fanns ett samband mellan blodkolesterol och hjärtsjukdom även hos personer utan familjär hyperkolesterolemi så pågick även en annan typ av forskning.
Forskare började ta reda på både hur kolesterol skapades i kroppen och hur det transporterades runt i blodet. När det gäller hur kroppen skapar kolesterol så hade man i mitten av 50-talet tagit fram en bild som gjorde forskare ganska trygga vilket steg i processen som man troligen hade kunnat påverka bildandet mest.
Om vi hoppar över till transporten av kolesterol i blodet så visade forskning som publicerades på 40-talet att vi hade olika typer av så kallade lipoproteiner. Det är protein som binder fetterna så att de kan lösa sig i vätska. Över ett antal år blev det sedan allt mer tydligt att vissa typer av kolesterol var ett problem medan andra inte alls innebar risk. Det var dock först i slutet av 60-talet som de här metoderna blev mer tillgängliga och man inom medicinen mer började använda analyserna rent praktiskt. Nu började man pratat om LDL som den verkliga stora riskfaktorn.
Innan det här så mätte man det totala kolesterolet. Det inkluderar flera former av kolesterol. Idag vet vi att det som är den stora riskfaktorn är LDL. Vanligen korrelerar LDL bra med totalt kolesterol men så är inte alltid fallet. Så att kunna mäta LDL och de andra typerna av kolesterol mer precist var ett framsteg.
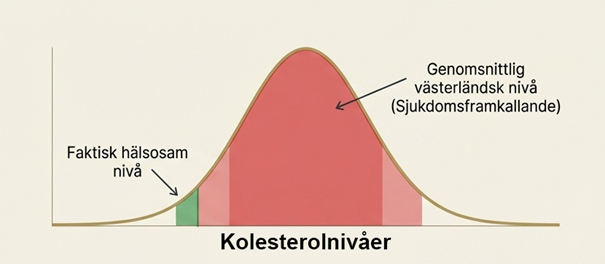
Ett hinder för att den här forskningen skulle tas på större allvar var dock att man ansåg att de flesta människor hade normala kolesterolnivår och trots det blev de sjuka. Idag vet vi att problemet var att en stor majoritet av befolkningen på den tiden hade förhöjda kolesterolnivåer, framför allt då LDL. Men på 50-60 talet blandade man ihop medelvärde med normalt och det var sannolikt en av huvudorsakerna till att forskningen inte togs på större allvar redan då.
Två av de största forskarna inom fältet publicerade till exempel en artikel i tidskriften Science 1950 uttryckte sig till exempel så här (6).
Myriad determinations of blood cholesterol levels have been made by workers all over the world in an effort to show whether or not the blood cholesterol (free or esterified) is elevated in those patients who develop atherosclerosis. The result remains highly controversial. Some workers claim a significant elevation in blood cholesterol level for a majority of patients with atherosclerosis, whereas others debate this finding vigorously.
Certainly a tremendous number of people who suffer from the consequences of atherosclerosis show blood cholesterol in the accepted normal range. There does exist a group of disease states (including diabetes mellitus, nephrotic nephritis, severe hypothyroidism, and essential familial hypercholesteremia) in which the blood cholesterol level may be appreciably elevated. Such patients do show, in general, earlier and more severe atherosclerosis than the population at large. Yet no bridge has been established between this relatively small group and the vast population of individuals with normal blood cholesterols from which the majority of victims of atherosclerotic disease are drawn.
Först på slutet av 70-talet så började man verkligen anse sig ha en bättre bild över hur skadan faktiskt blev till, varför LDL var en så viktig faktor bakom åderförfettning och efterföljande hjärt- och kärlsjukdom (7). Något som senare gav personerna bakom ett av huvudfynden, Goldstein och Brown, nobelpriset 1985. De var då endast 45 år gamla vilket jag tycker säger en del om vilken betydelse man la vid den här kunskapen (8).
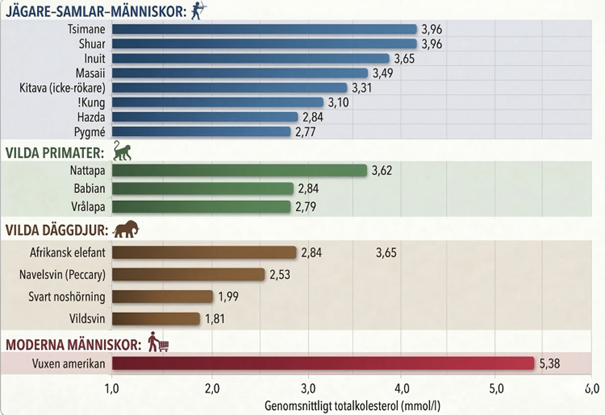
Total kolesterol hos olika samlar- och jägarfolk, olika djurarter och amerikaner på 70-talet.
Var vi är på väg in på 1980-talet
Om vi ska summera hur historien är fram till 1980 så ser kunskapen ut ungefär så här.
- Vi vet att ett utmärkande drag för åderförfettning är kolesterol som lagrats in i väggarna.
- Det finns ett tydligt samband mellan nivåerna av kolesterol, specifikt LDL kolesterol, och risken att utveckla hjärt- och kärlsjukdom. Det här stämmer både när du jämför mellan människor och mellan länder.
- I alla djurmodeller där man kan höja kolesterolet så uppstår även åderförfettning. Det spelar ingen roll hur höjningen gått till.
- I familjer där man har genetiskt höga LDL-nivåer så dör människor väldigt unga av hjärtsjukdom.
- I studier på människor där man förändrat kost och livsstil och fått till lägre kolesterol ser man också en bättre överlevnad efter hjärtsjukdom.
- Det finns en bra mekanistisk förklaring till hur högt LDL skulle kunna orsaka åderförfettning.
Redan här är som du kan se evidensen stark. Och det är faktiskt så att flera organisationer redan på 60-talet började rekommendera folk att ändra på kosten för att på så sätt få lägre LDL-kolesterol. American Heart Association gick ut redan 1961 med råd till folk som hade hjärtsjukdom och sedan ändrades det till råd för hela befolkningen 1965.
Här i Sverige fanns så vitt jag vet inga så tydliga rekommendationer. Statens institut för folkhälsan gav dock ut en tidskrift med titeln ”Vår Föda” som sägs ha haft stort inflytande. Där kunde du redan 1966 läsa om att det var fördelaktigt att byta ut mättat fett mot fleromättat fett med tanke på kolesterolet (11). Jag har också hittat en avhandling från 1991 som summerar råd från tidskriften Vår Föda under samma årtionde med att fokus låg på att byta fettkällor för kolesterolets skull (12).
Hur mycket råden har inverkat och hur mycket som drivits på av influenser från USA och via marknadsföring är i princip omöjligt att avgöra idag skulle jag säga. Men det är tydligt att det skedde ett betydande skifte i svenskarnas matvanor under den här perioden om vi bara tittar på statistik från jordbruksverket. Smörkonsumtionen gick till exempel från 9,6 kg per person och år ner till 5,5 kg under 60-talet och fortsatte sedan ner till 4 kg år 1980.
När du läser om det här i efterhand verkar det dock som att en hel del forskare, och ännu mer kliniker, väntade på en sista bit av evidens för att de både skulle känna sig övertygade om LDLs stora roll och för att de också skulle känna att de hade något att erbjuda människor och patienter i praktiken. Man väntade på en medicin som kunde sänka LDL och sen visa sig öka människors chanser att undvika hjärtsjukdom på grund av åderförfettning.
Även om några studier på dieter och livsstil hade antytt att det gick att gå den vägen så var det svårt att få till en följsamhet och förändring som var stor nog för att verkligen få en betydande effekt. Särskilt hos de personer som behövde medicinen mest, de med högt LDL på grund av genetiska orsaker.
Den första RCTn – kolesterolmedicin som minskar hjärtsjukdom
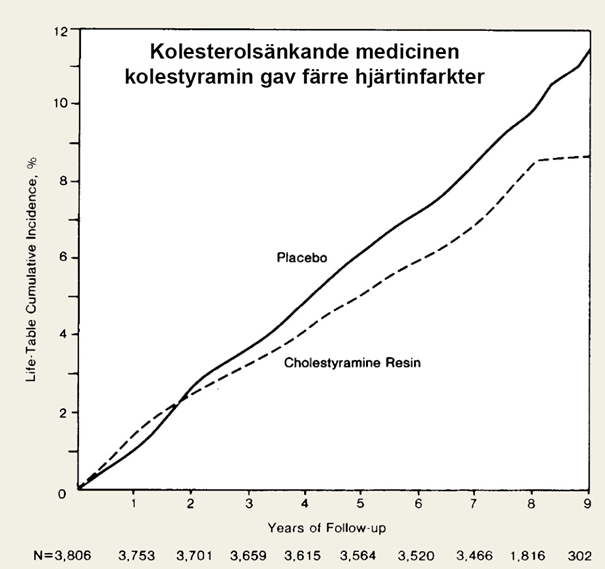
Den slutliga bevisen, spiken i kistan, när det gäller slutsatsen att LDL-kolesterol direkt orsakar hjärtsjukdom kom på 80-talet. Den första studien som fick stort genomslag publicerades 1984 (13). En medicin vid namn Kolestyramin gavs till över 3800 män som sedan följdes i 7 till 10 år. Männen var inte sjuka från start men de hade höga kolesterolvärden, de var alltså i förhöjda risk. Men de hade inte tidigare hjärtsjukdom, inget högt blodtryck, inte typ 2 diabetes eller något annat.
Medicinen Kolestyramin verkar genom att binda gallsyra i tarmen. Då kroppen behöver kolesterol för att tillverka ny gallsyra så börjar levern helt enkelt att ta upp extra mycket kolesterol från blodet för att kompensera för det ökade behovet av gallsyra, och kolesterolnivåerna i blodet sjunker.
Det verkar inte ha varit någon trevlig medicin att ta i de doserna som man gav försökspersonerna för intaget minskade tydligt över åren. Så effekten på deltagarnas kolesterol blev inte så stor som forskarna hade väntat sig men trots det såg man en minskning i antalet hjärtinfarkter med 19 procent.
Forskarna gjorde även en analys efter följsamhet och hos de som hade tagit medicinen som ordinerat och fått en större minskning av LDL-kolesterolet fick också en större minskning i risk, 49 procent lägre.
Ytterligare en del av resultatet var stärkande för att effekten kom från sänkningen av kolesterolet och det var att hos personer som tog medicinen men där man inte såg någon betydande sänkning av kolesterolet, så såg man inte heller någon minskad risk för hjärtsjukdom.
Första statinen blev godkänd utan att ha visat sig rädda liv
Efter studien på Kolestyramin 1984 så var tydligen alla så övertygade om att en sänkning av LDL skulle ge mindre åderförfettning och mindre hjärtsjukdom så FDA godkände en annan medicin, den första statinen vid namn lovastatin, år 1987 utan att man hade visat att den faktiskt gav lägre risk för sjukdom. Den första statinen upptäcktes 1973 av en man vid namn Akira Endo. Efter dess upptäckt hade man gjort många studier, framför allt på djur. På människor fanns det dock endast studier som visade på minimala biverkningar och betydande effekt på LDL-kolesterolet (14). I Sverige blev en annan statin vid namn Simvastatin godkänd i april 1988.
Men man visste med andra ord inte med 100 procent säkerhet att medicinen faktiskt skulle minska hjärtsjukdom och dödsfall. Man förstod att sannolikheten var väldigt hög att medicinen skulle göra det, men ingen hade visat det svart på vitt, ändå blev medicinen godkänd. Den här typen av avvägning mellan risk och vinst förekommer ibland när man har en sjukdom som orsakar stort lidande och en medicin som med väldigt stor sannolikhet kommer att hjälpa men där det slutliga beviset skulle kräva många års väntan. Så medicinen kom ut på marknaden.
Statinens effekt på LDL-kolesterolet var stor och tydlig och sett till effekten i studien på kolestyramin och riskstorleken i observationsstudier så kunde man räkna ut att risken för hjärtsjukdom borde sjunka med >40 procent hos de med hög risk som skulle förskrivas medicinen.
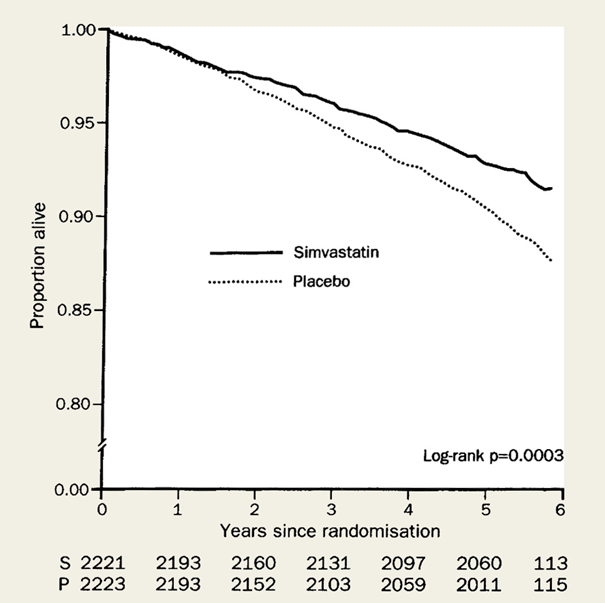
Sju år senare publicerades sen resultatet från en stor randomiserad studie utförd i skandinavien som vanligen kallas för 4S-studien. Den studien visade på det förväntade resultatet, färre fall av hjärtsjukdom. 4S-studien utfördes på 4444 män och kvinnor som redan hade hjärtsjukdom. Först kom en sänkning av LDL med 35 procent och det gav sen i sin tur en minskad risk att dö från alla orsaker med 30 procent. Orsaken till den effekten var en minskad risk för hjärt- och kärlsjukdom med 42 procent hos deltagarna som fick statiner (15).
Som du kan se är uppföljningstiden på studien 6 år. Det var 94 olika kliniker i hela Skandinavien inblandade och den första försökspersonen rekryterades i maj 1988. Med all planering som krävs inför en sådan här studie så är det självklart att planeringen började innan den första statinen var godkänd i USA och sen startade studien bara en månad efter det att Simvastin blev godkänd här i Sverige.
Genetiska studier adderar till ytterligare tyngd
Att gener kunde ha en betydande roll visade man redan när man upptäckte familjär hyperkolesterolemi. Med bättre metoder upptäckte man dock efterhand flera typer av genetiska uppsättningar som både gav lägre och högre LDL. Konsekvent såg man också att människor som fick någon uppsättning som genetiskt gav dem högre LDL oftare fick åderförfettning och mer hjärtsjukdom medan de som fick lägre LDL istället var i lägre risk för åderförfettning och hjärtsjukdom.
Sedan mitten av 2000-talet har det även publicerats så kallade mendelsk randomisering studier. Det här är studier där man i rätt situation kan efterlikna en livslång randomiserad studier. Om människor slumpmässigt får en viss genetisk uppsättning som höjer eller sänker deras LDL samtidigt som den inte påverkar deras livsstil så får i princip ett experiment som undersöker hur LDL påverkar risken över en hel livsstil.
Sedan denna metod blivit tillgänglig har det kommit studier som tydligt visat att LDL ökar risken för åderförfettning och hjärtsjukdom i proportion till hur mycket det höjs (16). Alltså ett resultat som går hand i hand med all tidigare forskning.
Genetisk mutation som ger låga LDL skyddar mot sjukdom
År 2010 upptäcktes ett genetiskt syndrom som kallas Familjär hypobetalipoproteinemi 2, eller FHBL2. Det beror på en mutation som påverkar kroppens förmåga att tillverka proteinet ANGPTL3. Hos personer med detta syndrom är produktionen av proteinet antingen halverad eller, i sällsynta fall, helt utslagen. ANGPTL2 proteinet fungera normalt som en broms för nedbrytningen av fett. När nivåerna av ANGPTL2 är låga så innebär det därför att kroppen rensar bort kolesterol från blodet i ett mycket högt tempo.
Trots att det beskrivs som ett syndrom har man inte sett några negativa effekter på hälsan. Tvärtom fungerar bristen på ANGPTL3 som ett naturligt skydd eftersom det leder till mycket låga nivåer av det LDL. De som bär på mutationen drabbas mer sällan av hjärtsjukdomar, och de som helt saknar proteinet verkar ha ett närmast totalt skydd mot hjärtbesvär. I övrigt mår dessa personer lika bra som alla andra (17).
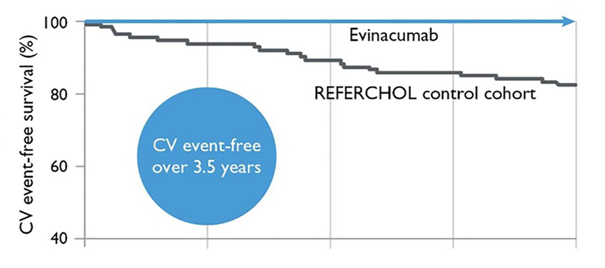
Upptäckten av personer med detta syndrom gjorde att man kunde hitta ytterligare en möjlig behandlingsform för att sänka LDL. Det gav oss medicinen Evinacumab som än så länge bara testats mer långsiktigt hos personer med kroniskt förhöjda LDL, familjär hyperkolesterolemi. Där har den dock än så länge fantastiska resultat jämfört med etablerad behandling (17).
Och här ska det sägas att etablerad behandling redan har gjort så att personer med familjär hyperkolesterolemi är i mycket lägre risk för hjärtsjukdom och dö i förtid bara man börjar med aggressiv behandling tidigt där målet så klart är att sänka LDL. På 70 talet dog dessa personer i genomsnitt 20 år tidigare än andra i Danmark. Idag lever de lika länge och får hjärtsjukdom ”bara” 7 år tidigare än andra (18). Men då har de ju knappt haft nytta av dagens framsteg. För effekten från att sänka dos handlar både om storleken på sänkningen, och tid. De som är äldre idag har levt en längre tid med bara mindre sänkning eller ingen sänkning alls.
En strid ström av RCTs som bekräftar att högt LDL ger åderförfettning och hjärtsjukdom
Åren som följt efter det här har sedan varit en strid ström med bekräftelser på att om du sänker LDL-kolesterolet med så får människor mindre åderförfettning och hjärtsjukdom.
Det har kommit många RCTs på statiner av olika typ. Inte bara hos de som redan har hjärtsjukdom utan också som förebyggande medicin hos personer i ökad risk. Utöver det här så har det också kommit andra mediciner som har andra verkningsmekanismer än statiner. De sänker LDL men via andra biologiska vägar. Trots att metoden för att sänka LDL är annorlunda med de här medicinerna så ser man samma dos och tidseffekt. Ju lägre du får ner LDL desto större blir effekten och ju längre LDL är lågt desto större blir effekten.
- Vi har Ezetimib som verkar genom att minska vårt upptag av LDL kolesterol i tarmen. Normalt sett så kommer mycket av vårt LDL kolesterol ut i tarmen med galla men sen tar kroppen upp det igen.
- Statinerna i sin tur verkar genom att de minskar leverns produktion av LDL kolesterol.
- Sen har vi PCSK9-hämmaren som gör så att levern i princip suger upp en massa LDL från blodet.
- Till sist har vi en medicin som heter Evinacumab. Den drar igång kroppens egen förmåga att rensa bort fett till max vilket ger en stor sänkning av kolesterolet.
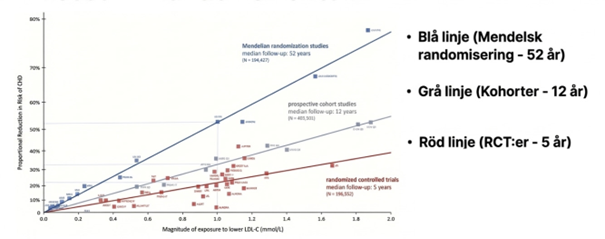
Oavsett vilken medicin du väljer så kommer den att sänka LDL och med det kommer lägre risk för åderförfettning och hjärtsjukdom. År 2017 publicerade European Atherosclerosis Society ett dokument där de systematiskt gick igenom all kunskap som fanns kring betydelsen av LDL och hjärtsjukdom i en artikel med titeln Low-density lipoproteins cause atherosclerotic cardiovascular disease. 1. Evidence from genetic, epidemiologic, and clinical studies.
I den artikeln så presenterade de den här grafen som tydligt summerar observationsstudier och interventionsstudier. Du har doseffekten till höger, större skillnad ger större effekt. Sen har du uppföljningstiden via de olika linjerna där längre uppföljningstid ger högre risk.
Summering – har du högt LDL så sänk det
Om vi ska summer den här artikeln så är det att forskning över 100 år tydligt har pekat ut LDL som en stark riskfaktor till åderförfettning och hjärtsjukdom. I enkel punktform så blir det så här.
- Djurstudier
- Doseffekt: Ju högre LDL desto större sjukdomsrisk
- Tidseffekt: Ju längre LDL är högt desto större risk
- Reversibilitet: Om vi sänker LDL, oavsett metod, så förbättras sjukdomen oavsett djurmodell.
- Konsekvent resultat: Vi ser samma sjukdomsrisk i mängder av djur bara vi kan höja deras LDL - Genetiska bevis
- Familjär hyperkolesterolemi: Dessa personer föds med högre LDL och får mycket snabbare åderförfettning och hjärtsjukdom
- Mendelsk randomisering: Genetiska skillnader mellan människor som har en påverkan på LDL påverkar också människor risk för åderförfettning och hjärtsjukdom
- FHBL2: Människor som har en gen som ger dem lägra LDL än normalt får mindre hjärtsjukdom - Observationsstudier
- Tydlig dos och tidseffekt i observationsstudier från olika delar av världen. Effekten är framför allt tydlig när vi börjar följa folk från yngre ålder. - Randomiserade studier
- Flera olika typer av mediciner som sänker LDL på olika vis har visat sig minska åderförfettning och hjärtsjukdom. Effektens storlek beror på hur stor sänkningen blir och hur länge studien pågår. - Mekanistisk förståelse
-Sedan Anitschkow studerade åderförfettning hos kaniner har det gått över 100 år där vi konstant förbättrat vår förståelse för hur LDL bidrar till åderförfettning och hjärtsjukdom. För dem som är intresserad finns en djupgående genomgång här (21)
Trots så här övertygande bevis från flera olika vis att titta på frågan så finns det idag en högljudd klick människor på sociala medier som ifrågasätter om LDL spelar någon roll. Tro det eller ej så baseras ofta hela deras kritik på en påhittad historia om något som ska ha hänt på 50 och 70-talet, De hittar på saker för att få till en bra story. Historien är helt påhittad men även om den hade varit sant så är det så klart absurt att tro att något som berör en studie för 50+ år sedan skulle ha betydelse för den grund som alla de olika formerna av studier ger oss idag.
Så slutsatsen här är att personer som säger det där helt enkelt inte är värda att ta på allvar. Den verkliga debatten kring LDL idag är om inte gränsvärdena vi har är satta för höga. Gränsvärdena har sänkts i omgångar de senaste decennierna allt eftersom man märkt att fler kan få hälsofördelar av att sänka sina kolesterolvärden. Människors LDL värden idag är också betydligt bättre, dvs lägre, än de var för några årtionden sen med.
Fast vi ligger fortfarande i genomsnitt långt över de värden som samlar- och jägarfolk låg kring. Vi är också långt under den gräns som krävs för att få till någon form av revision av åderförfettning hos djur vilket vanligen är <1,8 mmol/l i LDL. Det finns mer seriösa och mer skämtsamma uppmaningar om att vi borde addera till statiner till dricksvattnet. Det är sannolikt en dålig idé av många olika orsaker. Men om du får en uppmaning från en läkare att du bör sänka ditt LDL så bör du se till att vara duktig på att ta den förskrivna medicinen. För alla oss andra så hänger LDL mycket ihop med de livsstilsråd som gäller för en allmänt hälsa.
* LDL är egentligen ett så kallat lipoprotein. Det är en transportör av kolesterol, inte kolesterolet i sig. Om en text ska vara helt korrekt så bör det därför står LDL-kolesterol när man syftar på kolesterolet som LDL bär runt. I den här texten har jag dock valt att göra det mer lättläst och bara skriva LDL. I praktiken, för de som inte arbetar med blodfetter, så spelar enligt mig de här distinktionerna ingen betydande roll.